Leeftijdsgebonden maculadegeneratie (LMD)
Symptomen van leeftijdsgebonden maculadegeneratie (LMD)
De eerste symptomen van LMD zij meestal een verminderd leeszicht en een vervorming van rechte lijnen (metamorfopsie). Er kunnen ook donkere vlekken in het midden van het gezichtsveld verschijnen, een verbleking van de kleuren of een verminderde contrastgevoeligheid.
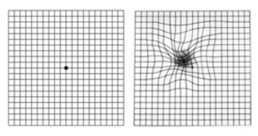
Een test die thuis gebruikt kan worden om deze symptomen op te sporen of op te volgen is een amslerrooster: een rooster met horizontale en verticale lijnen en een centraal fixatiepunt. Wanneer men op dit rooster zwarte vlekken of een verbuiging van de lijnen waarneemt, is een snelle controle bij de oogarts aangewezen.
Risicofactoren voor LMD
De aandoening is multifactorieel, dat wil zeggen dat er vaak meerdere risicofactoren aanwezig zijn:
- Leeftijd: LMD komt voor bij oudere mensen (vanaf 55j) en de frequentie neemt toe met de leeftijd
- Erfelijkheid: als er sprake is van een familiale belasting is het risico op LMD groter
- Geslacht en afkomst: LMD komt vaker voor bij vrouwen en mensen van het Kaukasisch ras
- Roken: het risico op LMD en een snellere progressie van de aandoening is beduidend groter bij rokers
- Een tekort aan bepaalde vitaminen en mineralen
- Hoge bloeddruk en zwaarlijvigheid,…

Soorten LMD
Er bestaan 2 vormen van LMD: een droge vorm en een natte vorm:
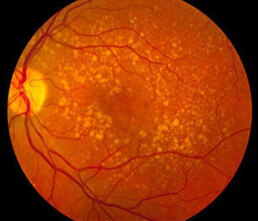
De droge vorm is de meest voorkomende vorm (+/- 85% van alle gevallen van LMD). Bij deze vorm zien we drusen (gele vlekjes die het gevolg zijn van een opstapeling van afbraakproducten), pigmentveranderingen en atrofie (weefselverlies) thv de macula. Deze vorm evolueert meestal traag en de vermindering van het zicht verloopt meestal geleidelijk. Droge LMD kan in sommige gevallen evolueren naar een natte LMD.
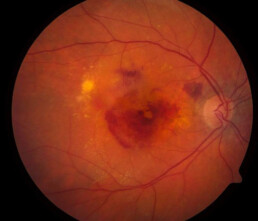
De natte vorm wordt gekenmerkt door de groei van abnormale bloedvaatjes onder het netvlies thv de macula. Deze bloedvaatjes kunnen aanleiding geven tot bloedingen, littekenvorming en permanente schade aan de macula. Deze natte vorm is meestal snel evolutief en leidt doorgaans, indien niet tijdig behandeld, tot ernstig verlies van het centrale zicht.
Diagnose van LMD
De onderzoeken die van belang zijn voor de diagnose en opvolging van LMD zijn:
Oogfundusonderzoek: Dit is een onderzoek van het netvlies waarbij er met een speciale lens doorheen de pupil naar het netvlies gekeken wordt. Om dit onderzoek goed te kunnen uitvoeren dient de pupil eerst verwijd te worden dmv oogdruppels. Hierdoor zal het zicht gedurende enkele uren wazig zijn (niet zelf met de wagen rijden).
OCT (oculaire coherentie tomografie): Met behulp van dit onderzoek zien we het netvlies in dwarsdoorsnede en kan de aanwezigheid van maculaire veranderingen beoordeeld worden. Dit onderzoek is niet invasief, niet pijnlijk en van groot belang voor de diagnose en opvolging van zowel droge als natte LMD
Fluoangiografie: Indien er op OCT een vermoeden is van natte LMD zal een aanvullende fluoangiografisch onderzoek worden uitgevoerd. Bij dit onderzoek wordt een kleurstof (fluoresceïne) via een ader ingespoten; de kleurstof verplaatst zich binnen enkele seconden naar de bloedvaten van het netvlies waardoor we die, met behulp van een speciale digitale camera, in beeld kunnen brengen en eventuele pathologie aantonen. Ook voor dit onderzoek dient de pupil verwijderd te worden. Sommige patiënten kunnen zich wat misselijk voelen tijdens het onderzoek. In zeldzame gevallen is een allergische reactie mogelijk (voornamelijk mensen met ook een allergie voor bepaalde voeding zoals schaaldieren, aardbeien, noten,..). Na het onderzoek zal de huid en urine gedurende 24u geel gekleurd zijn.
Behandeling van LMD
Hier dienen we een onderscheid te maken tussen droge en natte LMD:
Behandeling van droge LMD
Voor de droge vorm van LMD is er tot op heden geen behandeling mogelijk. Wel wordt de patiënt aangeraden te zorgen voor een gezonde en evenwichtige voeding (met voldoende vitamine B, C en E, zink, luteïne en zeaxantine en omega-3 vetzuren), eventueel aangevuld met een voedingssupplement, speciaal ontwikkeld voor de ogen. Een rookstop wordt desgevallend sterk aangeraden. Een regelmatige controle bij de oogarts is belangrijk om tijdig een eventuele overgang van een droge vorm naar een natte vorm te ontdekken. Bij ernstige zicht vermindering zal de patiënt doorverwezen worden naar een gespecialiseerd centrum voor Low Vision hulpmiddelen.
Behandeling van natte LMD
Het doel van de behandeling van natte LMD is om deze vorm zo snel mogelijk terug te brengen tot een droge vorm (evenals de droge LMD kan natte LMD niet genezen worden). De voornaamste behandeling van natte LMD zijn injecties in het oog met anti-VEGF (anti-vasculaire endotheliale groeifactor). Aangezien LMD een chronische aandoening is, is meestal een blijvende en regelmatige injectie levenslang noodzakelijk. In het geval van een uitgebreide centrale maculaire bloeding kan een behandeling met tPA (tissue plasminogeen activator) in combinatie met een gasbel worden voorgesteld om het bloed zo snel mogelijk te verplaatsen. In sommige, eerder zeldzame, gevallen kan netvliesheelkunde aangewezen zijn. Intussen wordt er verder onderzoek gedaan naar andere behandelingsmogelijkheden zoals andere medicijnen om te injecteren, stamceltransplantaties, genetische manipulatie, etc.
TIP om naar de consultatie te komen: Bij uw consultatie kan u dilaterende druppels in de ogen krijgen. U kan dan niet zelfstandig naar huis rijden. Zorg dus voor begeleiding of kom met het openbaar vervoer
Onze specialisten in leeftijdsgebonden maculadegeneratie
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in leeftijdsgebonden maculadegeneratie.
Dr. Cosemans Ine
Dr. Heremans Liesbet
Vitreomaculaire tractie
Wat is vitreomaculaire tractie?
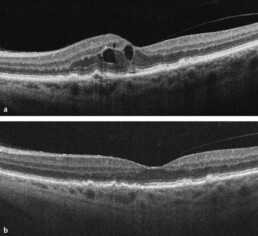
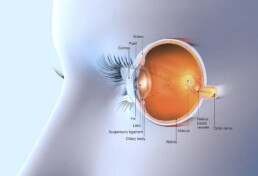
De oogbol wordt grotendeels opgevuld met een geleiachtige substantie: het glasvocht of glasachtig lichaam. Bij jonge mensen vult het glasvocht de volledige ruimte van de oogbol achter de lens op, tot aan het netvlies dat de binnenwand van de oogbol bekleedt.
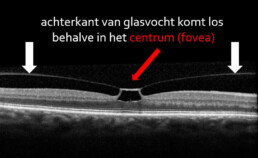
In de meeste ogen ontstaat er vanaf 50-60 jaar een natuurlijk proces waarbij die geleiachtige structuur gaat krimpen en langzaam aan loskomt van de binnenwand van de oogbol. Dat loskomen van het glasvocht van het netvlies noemen we een glasvochtloslating. Dit verloopt in een aantal stadia (zie afbeelding).

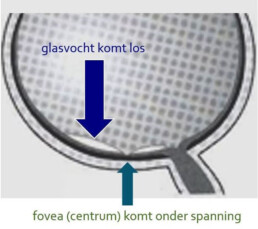
Vooral in stadium 1 en stadium 4 loopt het oog het meeste risico op problemen. Stadium 4 (acute glasvochtloslating) wordt besproken in een ander hoofdstuk. Het probleem van vitreomaculaire tractie kan ontstaan in stadium 1 van de glasvochtloslating. Dit is het geval wanneer het glasvocht deels loskomt van de macula (gele vlek) behalve aan het centrum ervan (de fovea).
Op één of andere manier blijft bij een aantal patiënten het glasvocht erg vastgekleefd aan dit centrum van de gele vlek. Daardoor oefent het glasvocht dat steeds verder loskomt van de wand trekkracht uit op dit centrum (fovea). Die trekkracht noemen we vitreomaculaire tractie (tractie van vitreum of glasvocht op de macula).
Wat zijn de klachten bij een vitreomaculaire tractie?
De klachten zijn meestal mild en voorbijgaand. Dit is immers een natuurlijk proces waarbij het glasvocht langzaamaan en in fases loskomt van het netvlies. Bij een aantal mensen verloopt dit proces moeizamer. Dan komt het centrum van de gele vlek steeds meer onder spanning te staan. De gele vlek of macula is het centrum van het netvlies dient met name om details te zien, zoals bij het lezen of ondertitels van de televisie lezen of mensen herkennen.
Vervormd zien
Soms is vervorming van het beeld het eerste dat iemand merkt. Lijnen lopen niet meer recht, maar hebben een vreemde kronkel of een uitbochting. Men ziet bijvoorbeeld een deuk of een hobbel in een deurstijl of lantaarnpaal. Of men ziet “verwrongen” gezichten. In een verder gevorderd stadium kan de wereld eruit zien alsof men in een soort lachspiegel kijkt.
Een wazige vlek of verminderd zien
De gele vlek is het centrum van het netvlies dat met name dient om details te zien, zoals tijdens het lezen van bijvoorbeeld ondertitels of het herkennen van mensen. Vandaar dat mensen het gevoel kunnen hebben dat hun (lees)bril niet meer voldoet omdat het moeilijker wordt om details te onderscheiden. Op de plek waar de blik op gericht wordt, wordt een wazige, doffe of donkere vlek waargenomen en is het beeld minder gedetailleerd dan het zou moeten zijn. De vlek beweegt met de blikrichting mee, zodat het niet mogelijk is om naast de vlek te kijken. Het wazig zien kan niet met een normale bril verholpen worden.
Het perifere zien (zijzicht) blijft bijna altijd intact, zodat men in staat blijft om zijn weg in huis en daarbuiten min of meer zelfstandig te vinden, ook al mist men de scherpte.
Klachten van roodheid, irritatie en pijn van de ogen horen niet bij vitreomaculaire tractie. Van buiten is er dus niets abnormaals aan het oog te zien. Wel kan inspanning van de ogen, bijvoorbeeld om te lezen, televisie of op een beeldscherm te kijken, sneller leiden tot vermoeidheid van de ogen dan bij iemand met goed gezichtsvermogen.
Hoe wordt vitreomaculaire tractie vastgesteld?
Een glasvochtloslating wordt door de oogarts vastgesteld op basis van het typische klachtenpatroon (plots bewegende vlekken zien, al dan niet gepaard met lichtflitsen) en na het verrichten van bepaalde onderzoeken:
Het bestaan van vitreomaculaire tractie wordt door de oogarts vastgesteld na het verrichten van bepaalde onderzoeken:
- Onderzoek van de gezichtsscherpte op afstand (visus meten).
- Onderzoek van de gezichtsscherpte dichtbij (leesvisus meten): de leesvisus gaat soms sterker achteruit dan de visus op afstand bij maculapathologie.
- Onderzoek van de beeldvervorming (Amsler test) kan nuttig zijn om beginnende maculapathologie op te sporen.
- Met een oogfundusonderzoek (oogspiegelonderzoek) kan de oogarts, na het verwijden van de pupil met oogdruppels, het netvlies bekijken. En meer specifiek het centrum ervan, de macula.
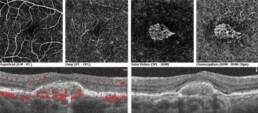
- De beste methode om vitreomaculaire tractie in beeld te brengen is de OCT (optical coherence tomography). Dit is een apparaat dat de macula (gele vlek) scant en alle laagjes ervan in beeld brengt. De tractie van de achterkant van het glasvocht op het centrum van de macula is zichtbaar. Vooral de gevolgen hiervan op de gele vlek worden duidelijk. Ook de diepere lagen van de macula, inclusief de staafjes en kegeltjes, kunnen afwijkingen vertonen als gevolg van de blijvende trekkracht.
Moet vitreomaculaire tractie behandeld worden?
Bij ongecompliceerde vitreomaculaire tractie is geen behandeling nodig. Alleen bij complicaties is een behandeling vereist. De vitreomaculaire tractie is meestal tijdelijk (proces van weken tot maanden) en de klachten zijn meestal mild. Na verloop van tijd komt het glasvocht in de meeste gevallen volledig los van de macula. Het gezichtsvermogen herstelt dan volledig of bijna volledig.
Indien de tractie blijft bestaan en de klachten storend zijn dan kan behandeling overwogen worden.
In zeldzame gevallen evolueert vitreomaculaire tractie naar een maculagat. In die gevallen is behandeling wel nodig.
Behandeling van vitreomaculaire tractie
Zoals eerder vermeld wordt vitreomaculaire tractie alleen behandeld indien klachten aanblijven of toenemen. Indien er een voorgeschiedenis is in het andere oog waarbij de tractie geëvolueerd is naar een maculagat kan de oogchirurg beslissen om eerder te behandelen.
Welke zijn de behandelingsmogelijkheden?
- Een vitrectomie is de meest efficiënte behandeling, d.w.z. heeft de grootste slaagkans. Daartegenover staat dat het meer ingrijpend is dan een injectie in het oog.
- Een intravitreale injectie kan toegediend worden in de hoop de verkleving tussen het glasvocht en de macula los te weken. Ofwel wordt een gasbel geïnjecteerd ofwel het commerciële product Jetrea. Een gasbel heeft als nadeel dat het enkele weken lang waargenomen wordt als een donkere bol in het oog. Jetrea heeft als nadeel dat het duur is en niet wordt vergoed in België. Ook werden complicaties beschreven bij het gebruik ervan. Injecties hebben alleen maar een slaagkans als er nog geen littekenweefsel ontstaan is als gevolg van de aanhoudende trekkracht op de gele vlek (macula pucker).
TIP om naar de consultatie te komen: Bij uw consultatie kan u dilaterende druppels in de ogen krijgen. U kan dan niet zelfstandig naar huis rijden. Zorg dus voor begeleiding of kom met het openbaar vervoer.
Onze specialisten in vitreomaculaire tractie
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in vitreomaculaire tractie.
Dr. Feron Eric
Dr. Depla Jozef
Dr. Veckeneer Marc
Dr. Van Severen Veerle
Diabetescomplicaties in het oog (Diabetische retinopathie)
Symptomen van diabetescomplicaties in het oog
Wanneer de bloedvaten van het netvlies beschadigd raken, kan een zuurstoftekort ontstaan in het netvlies of vocht lekken uit deze bloedvaten in het omliggende weefsel, inclusief de macula.
De belangrijkste oogcomplicaties bij diabetes zijn: diabetische retinopathie (DR), diabetisch maculair oedeem (DMO), cataract en neovasculair glaucoom.
De 2 belangrijkste risicofactoren om deze complicatie te ontwikkelen zijn:
- slechte regeling van de bloedsuiker
- de duur dat de diabetes reeds bestaat.
Belangrijk om te weten is dat deze complicaties zowel bij type 1 als bij type 2 kunnen ontstaan!
Diabetische retinopathie
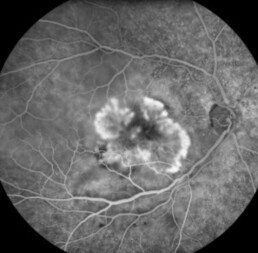
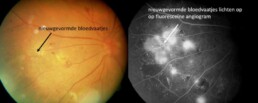
Diabetische retinopathie wordt veroorzaakt door beschadiging van de wand van de fijne bloedvaatjes van het netvlies, het lichtgevoelige weefsel aan de achterkant van het oog. Deze bloedvaatjes zijn extreem belangrijk voor het netvlies. Zij voorzien het netvlies van zuurstof. Deze bloedvaatjes kunnen gaan lekken, wat leidt tot oedeem (vochtophoping) in het netvlies of zij kunnen verstopt geraken waardoor het netvlies een tekort aan zuurstof ondergaat. Na verloop van tijd kunnen daardoor nieuwe abnormale bloedvaten worden gevormd, die fragiel zijn en gemakkelijk kunnen bloeden.
Er zijn verschillende stadia van diabetische retinopathie, waaronder:
In dit stadium krijgen bloedvaten in het netvlies kleine uitstulpingen ( micro-aneurysmata), kunnen ze gaan lekken en kan er zwelling en of zuurstoftekort optreden.
In dit gevorderde stadium worden nieuwe bloedvaten gevormd in het netvlies als gevolg van zeer ernstig ( soms onbehandeld) zuurstofgebrek. Deze bloedvaten zijn zwak en kunnen gemakkelijk bloeden, wat kan leiden tot bloedingen in het glasvocht van het oog. Dit geeft de klachten van donkere vlekken en uiteindelijk tot gezichtsverlies.
Vroegtijdige detectie en nauwgezette monitoring van de ooggezondheid zijn van vitaal belang. Reguliere oogonderzoeken door een oogarts zijn dus essentieel om eventuele veranderingen in het netvlies op te sporen en de behandeling op het juiste moment te starten.
Bij elke diabetisch patiënt zou dus jaarlijks het netvlies moeten nagekeken worden (oogfundusonderzoek). Nadat de pupil verwijd wordt met een oogdruppel, kijkt men naar het netvlies om afwijkingen op te sporen. Dit onderzoek wordt uitgevoerd aan de spleetlamp (microscoop) met een vergrotende lens. Dit onderzoek is volledig pijnloos.
Diabetisch maculair oedeem (DMO) treedt op wanneer er vochtophoping ontstaat in de macula, het centrale deel van het netvlies dat verantwoordelijk is voor het scherpe zicht. DMO is een van de belangrijkste oorzaken van slechtziendheid en blindheid bij mensen met diabetes in de westerse wereld.
De symptomen van diabetisch maculair oedeem kunnen variëren. Sommige mensen merken mogelijk geen symptomen op in de vroege stadia van DMO, daarom is een regelmatige oogcontrole voor mensen met diabetes van cruciaal belang om eventuele problemen vroegtijdig op te sporen. Andere patiënten daarentegen ervaren een wazig of vervormd zicht. Kleuren kunnen ook minder helder lijken.
Bij vermoeden van DMO bij het oogfundusonderzoek zal een OCT-onderzoek uitgevoerd worden. Hiermee maakt men een soort scan (dwarsdoorsnede) door de verschillende lagen van het netvlies. Wanneer er vochtophoping en cystjes in de macula worden vastgesteld, spreken we van diabetisch maculair oedeem.
Het is ook belangrijk om het bewustzijn over diabetische retinopathie te vergroten, vooral onder mensen met diabetes. Vroegtijdige detectie, goede controle van de bloedsuikerspiegel en regelmatige oogonderzoeken kunnen helpen om het risico op deze ernstige oogaandoening te verminderen en het behoud van het gezichtsvermogen te bevorderen.
Diabetische retinopathie (DRP) wordt veroorzaakt door beschadiging van de bloedvaatjes van het netvlies als gevolg van diabetes (suikerziekte). Langdurige verstoring van de doorbloeding beïnvloedt het zien nadelig. Onder bepaalde omstandigheden kan dit zelfs tot blindheid leiden.
Om het ontstaan en het voortschrijden van de diabetische retinopathie te vertragen, is het voor diabetici belangrijk om de suikerspiegel goed op peil te houden. Eventueel helpen medicatie (onder vorm van tabletten of injecties van insuline) en een dieet. Het is belangrijk om het netvlies jaarlijks te laten controleren door een oogarts vóór klachten van slechtziendheid ontstaan. Zo wordt de aandoening tijdig opgespoord.
Behandeling van diabetescomplicaties in het oog
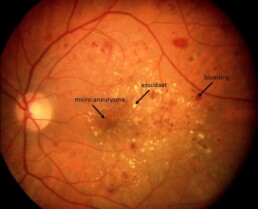
Niet-proliferatieve diabetische retinopathie
In dit stadium kan er nog zeer goed behandeld worden met behulp van laser om verdere achteruitgang te voorkomen. Het treedt vaak op zonder dat de patiënt klachten heeft waardoor het zo belangrijk is het netvlies preventief na te kijken. Indien de oogarts belangrijke diabetesveranderingen in het netvlies vaststelt, zal een fluo-angiografie worden uitgevoerd. Bij dit onderzoek wordt een contraststof ( fluoresceïne) via een ader in de arm ingespoten. Dan worden er foto’s gemaakt waardoor de beschadigde bloedvaten en de zones met zuurstoftekort in het netvlies worden opgespoord. Deze kunnen dan gepast behandeld worden.
Proliferatieve diabetische retinopathie
In sommige gevallen van proliferatieve diabetische retinopathie volstaat zelfs uitgebreide laserbehandeling niet meer om de ziekte in te dijken en moet er operatief (een vitrectomie) worden ingegrepen door de netvlieschirurg. Toediening van anti-vasculaire endotheliale groeifactor (anti-VEGF) medicijnen rechtstreeks in het oog remmen ook de groei van abnormale bloedvaten. Dit stadium moet zoveel mogelijk vermeden worden omdat er goede behandelingen beschikbaar zijn om het verloop van de ziekte te vertragen en verdere schade te voorkomen.
Diabetisch maculair oedeem (DMO)
Afhankelijk van het scherptezicht kunnen verschillende behandelingen mogelijk zijn. De behandeling van diabetisch maculair oedeem is gericht op het verminderen van de vochtophoping in de macula en het voorkomen van verdere schade. De behandelingen gaan van strikte opvolging van het DMO in combinatie met het verbeteren van de bloedsuikerspiegels tot injecties in de oogbol wanneer het scherptezicht bedreigd is. Zo zorgt men voor een toediening van anti-vasculaire endotheliale groeifactor (anti-VEGF) medicijnen rechtstreeks in het oog. Deze medicijnen helpen de bloedvaten te stabiliseren en de vochtophoping te verminderen. Daarnaast kan soms ook laserfotocoagulatie worden gebruikt om lekkende bloedvaten in het netvlies te behandelen. Deze procedure maakt gebruik van een gerichte laser om de beschadigde bloedvaten te verzegelen, waardoor het lekken van vocht wordt verminderd. Dit wordt echter steeds minder toegepast voor DMO.
Het is belangrijk op te merken dat de behandeling van DMO complex kan zijn en moet worden aangepast aan de specifieke behoeften van elke patiënt.
Naast medische behandelingen is het beheersen van diabetes zelf van cruciaal belang. Het handhaven van een gezonde levensstijl, inclusief een uitgebalanceerd dieet, regelmatige lichaamsbeweging en het volgen van het behandelingsplan dat door de zorgverlener is voorgeschreven, kan helpen om de bloedsuikerspiegel onder controle te houden en het risico op oogcomplicaties bij diabetes verminderen.
TIP om naar de consultatie te komen: Bij uw consultatie kan u dilaterende druppels in de ogen krijgen. U kan dan niet zelfstandig naar huis rijden. Zorg dus voor begeleiding of kom met het openbaar vervoer.
Onze specialisten in diabetescomplicaties in het oog
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in diabetescomplicaties in het oog.
Dr. Cosemans Ine
Dr. Heremans Liesbet
Kijken zonder bril (refractieve chirurgie)
Refractieve chirurgie is een algemene term voor diverse oogoperaties die bedoeld zijn om het gezichtsvermogen te verbeteren. Deze operaties helpen bij het corrigeren van veel voorkomende zichtproblemen zoals bijziendheid, verziendheid en astigmatisme.
Wat is refractieve chirurgie?
Refractieve chirurgie is een verzamelnaam voor de verschillende soorten oogoperaties die als doel hebben de patiënt zo onafhankelijk mogelijk te maken van een bril of contactlenzen.
Om dit doel te bereiken moet het brekend of focuserend vermogen van het oog veranderen. Dit kan door middel van een laseroperatie (Lasek, Femto-Lasik of Smile) of een lensoperatie (refractieve lensimplant of refractieve lensextractie).

Behandeling refractie afwijkingen
Een scherp zicht wordt enkel verkregen als het beeld dat ons oog binnenkomt perfect wordt gefocust op het netvlies. Om deze scherpe focus te krijgen moet het brekend vermogen van het hoornvlies en de lens overeenkomen met de lengte van de oogbol. De beelden worden dan vanuit het netvlies via de oogzenuw naar de hersenen gestuurd waar zich het beeld vormt van wat we echt zien.
Bij een refractie afwijking is het brekend vermogen van het hoornvlies of de lens niet in verhouding met de lengte van de oogbol zodat de beelden voor of achter het netvlies worden gefocust en er zich geen scherp beeld vormt. Om toch scherp te kunnen zien is het dragen van een aangepaste bril of contactlenzen noodzakelijk.
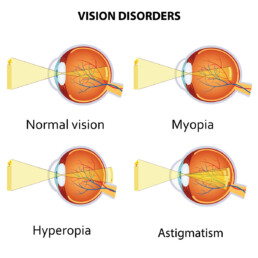
De refractieafwijkingen die kunnen behandeld worden door middel van refractieve chirurgie zijn:
Bij myopie of bijziendheid wordt een beeld in de verte gefocust vóór het netvlies. Dit komt omdat de oogbal te lang is of het brekend vermogen van het oog te sterk. Myopen hebben een verminderd zicht in de verte, maar kunnen kortbij alles scherp zien zonder bril. Voor een optimaal vertezicht dragen myopen een bril of contactlenzen met een negatieve waarde die een goede focus geven van het beeld op het netvlies.
Bij hypermetropen of verzienden wordt het beeld gefocust achter het netvlies omdat de oogbol te kort is of het brekend vermogen van het oog te zwak. Hypermetropen kunnen enkel een scherp beeld hebben door inspanning van de spieren rondom de ooglens. Wanneer deze oogspieren onvoldoende worden gebruikt of met de leeftijd aan kracht verliezen, worden de beelden onscherp en kan er vermoeidheid of hoofdpijn ontstaan. Hypermetropen dragen een bril of contactlenzen met een positieve sterkte die een goede focus geven op het netvlies.
Astigmatisme is een refractieafwijking waarbij beelden worden gefocust op twee verschillende plaatsen als gevolg van een ongelijke kromming van de cornea. Hierdoor zijn beelden van veraf én kortbij onscherp en wat uitgevaagd, soms zelfs ronduit scheef. Astigmatisme kan voorkomen in combinatie met bijziendheid of verziendheid en kan zowel aangeboren zijn als op latere leeftijd ontstaan. Het wordt gecorrigeerd door een cylindersterkte in de brilglazen of door middel van torische contactlenzen.
Presbyopie of ouderdomsverziendheid is de refractieafwijking waarbij men moeite krijgt om de beelden kortbij goed te focussen. Dit is het gevolg van het natuurlijke verouderingsproces, waarbij de elasticiteit van de lens en de spieren rondom de lens verzwakt. Presbyopie begint meestal rond de leeftijd van 40 jaar. Presbyopie wordt gecorrigeerd met een leesbril of een leesadditie bovenop de sterkte voor ver.
Hoe werkt refractieve chirurgie?
Refractieve chirurgie biedt de mogelijkheid om het brekend vermogen van het hoornvlies of de lens te optimaliseren en zo de nood aan een bril of contactlenzen maximaal te elimineren.
Bij refractieve laserchirurgie (Lasek, Femto-lasik en Smile) zal de laserstraal de kromming van de cornea afvlakken in geval van myopie en astigmatsime of net steiler maken in geval van hypermetropie en zo het brekend vermogen van de cornea wijzigen.
Bij refractieve lenschirurgie zal de lensimplant die in het oog wordt ingebracht de werking van de bril of contactlens overnemen. Presbyopie wordt gecorrigeerd door het gebruik van een multifocale lensimplant.
Soorten refractieve chirurgie
Onze specialisten in refractieve chirurgie
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in refractieve chirurgie.
Dr. Zeyen Philippe
Dr. Carbonez Gregory
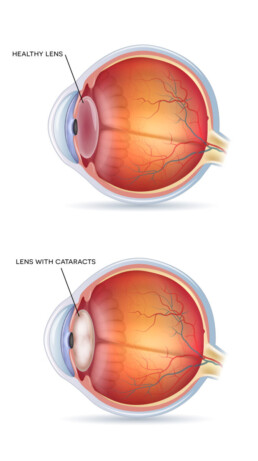
Cataract (staar)
Symptomen bij cataract
Als de lens vertroebelt, zal ook de beeldkwaliteit verminderen. Men gaat alles wat waziger of doffer zien of krijgt last van lichtverstrooiing, schaduwbeelden en soms ook dubbelzicht.
Cataract ontwikkelt zich meestal over een verloop van meerdere jaren. Om die reden wordt de achteruitgang van het zicht niet altijd door de patiënt zelf opgemerkt.
Hoe ontstaat cataract?
Cataract kan (zeldzaam) aangeboren zijn of ontstaan als gevolg van het gebruik van bepaalde medicatie (bv. cortisone), bepaalde ziekten (bv. diabetes) of als gevolg van een trauma, ooginfecties of voorgaande oogoperaties. Maar in meer dan 90% van de gevallen is cataract een gevolg van het natuurlijke verouderingsproces.
De snelheid waarmee cataract zich ontwikkelt is afhankelijk van persoon tot persoon en kan sneller zijn voor het ene oog dan het andere.
Bij een beginnend cataract kan het zicht soms nog verbeterd worden met behulp van een aanpassing van de brilglazen. Maar na verloop van tijd is het zicht enkel nog te verbeteren door middel van een cataractoperatie.
Heb ik cataract en moet ik geopereerd worden?
Om te zien of u cataract heeft, zal uw oogarts uw zicht opmeten en uw ogen onderzoeken aan de spleetlamp. Zo kan worden nagekeken of er sprake is van cataract en hoe ver deze ontwikkeld is. Aanvullend onderzoek van het netvlies en de oogzenuw zal bepalen of de rest van het oog goed gezond is. Dit zal uiteraard mee de prognose van de ingreep bepalen. In samenspraak met uw oogarts zal dan beslist worden of een cataractingreep aangewezen is.
Wanneer wordt beslist om een cataractoperatie uit te voeren, zal nog een biometrie worden uitgevoerd om de optimale sterkte te berekenen van de kunstlens die zal worden ingeplant. Deze metingen zijn ook belangrijk om te zien of u een geschikte kandidaat bent voor multifocale of torische kunstlenzen.
Behandeling van cataract
In samenspraak met uw oogarts zal dan beslist worden of een cataractingreep aangewezen is.
Voorbereiding voor de cataract operatie
Een cataractoperatie wordt meestal uitgevoerd onder druppel verdoving. In sommige gevallen wordt gekozen voor een lokale verdoving via een inspuiting. Indien gewenst wordt er een angstremmer gegeven of een lichte intraveneuze sedatie. Een algemene anesthesie is slechts in zeldzame gevallen nodig. De vitale parameters worden tijdens de ganse ingreep opgevolgd door de aanwezige anesthesist. Er wordt ook standaard een intraveneuze leiding aangelegd om zo nodig (bv bij bloeddrukstijging) zo snel mogelijk intraveneuze medicatie toe te kunnen dienen. Bloedverdunners moeten slechts worden gestopt indien wordt gekozen voor en lokale verdoving met een inspuiting.
Vóór de operatie wordt in de voorbereidende ruimte een klein korreltje in de onderste oogzak geplaatst om de pupil groot te maken en wordt een eerste verdovend en ontsmettend druppeltje gegeven. Na het binnenbrengen van de operatiezetel in de operatiezaal, zullen de aanwezige verpleegkundigen er voor zorgen dat u zo comfortabel mogelijk ligt door eventueel extra steunkussens aan te brengen. Na verdere ontsmetting van het oog en de huid, wordt een steriel operatiedoek aangebracht die als een tent over uw hoofd ligt. Onder deze doek is een constante aanvoer van zuurstof, zodat u het niet benauwd krijgt. Een ooglidsperder wordt aangebracht zodat u niet kunt knijpen.
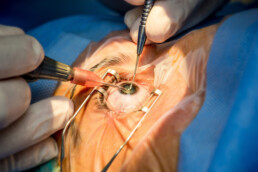
Verloop van de cataract operatie
De operatie gebeurt door één kleine incisie van minder dan 3mm en een of twee hulpincisies van ongeveer 1mm.
Na het maken van de incisie, maakt de chirurg een opening in de kapselzak.
Er wordt een sonde in het oog gebracht die ultrasone vibraties produceert die de troebele lens in kleinere fragmenten verdeelt. Nadien worden de lensfragmenten doorheen diezelfde sonde opgezogen. Deze techniek wordt phako-emulsifikatie genoemd.
Door middel van irrigatie/aspiratie handstukken worden de resterende onzuiverheden in de kapselzak opgekuist zodat deze volledig helder is.
Tenslotte wordt de nieuwe kunstlens in de kapselzak geplaatst, wordt het oog inwendig nog eens grondig gespoeld en wordt gecontroleerd dat de incisies mooi afsluiten. Het plaatsen van een hechting op de incisie is slechts heel zelden nodig.
Type kunstlens
Er bestaan veel verschillende types van kunstlenzen, elk met hun eigen voor- en nadelen. Men kan een onderverdeling maken in monofocale en multifocale kunstlenzen.
Er bestaat niet één type lens die het beste geschikt is voor iedereen. Het is in overleg met uw oogarts dat zal gekozen worden welk type van kunstlens voor u de beste oplossing biedt.
Monofocale kunstlenzen geven een scherpe zicht op één welbepaalde afstand.
Meestal wordt gekozen voor monofocale kunstlenzen die een optimaal vertezicht geven. Hierdoor is een leessterkte nog noodzakelijk voor het zicht kortbij.
Patiënten die steeds bijziende zijn geweest (en hierdoor zonder bril konden lezen), verkiezen vaak een monofocale kunstlens die een optimaal leeszicht geeft. In dat geval is nog een vertebril nodig.
Soms wordt gekozen om het dominante oog een optimaal vertezicht te geven en het andere oog een kunstlens met focus kortbij. Dit noemt men monovision en geeft hierdoor bij de geschikte kandidaten een grotere brilonafhankelijkheid.
Patiënten die ver én kortbij goed willen zien zonder behulp van een bril, kunnen geholpen worden met een multifocale kunstlens. Er bestaan verschillende types multifocale kunstlenzen. Afhankelijk van het design en de optische kwaliteiten van de lens, hebben ze elk hun eigen focusdiepte. Zo bestaan er multifocale lenzen die, behalve het vertezicht, eerder het intermediair zicht op 60cm verbeteren en lenzen die, behalve het verte- en intermediair zicht, ook het zicht op 30cm verbeteren.
Multifocale kunstlenzen hebben, in vergelijking met monofocale lenzen, een verhoogd risico op bijwerkingen zoals verlies van contrastgevoeligheid, schaduwbeelden of halo’s rond lichtbronnen. Het risico op deze bijwerkingen is afhankelijk van het design en de focusdiepte van de lens.
Torische kunstlenzen zijn lenzen die patiënten met astigmatisme of een onregelmatige kromming van het hoornvlies brilonafhankelijk maken. Er bestaan zowel mono- als multifocale torische lenzen. Torische lenzen moeten op een welbepaalde doelas gepositioneerd worden. Hiervoor wordt gebruik gemaakt van gespecialiseerde software tijdens het vooronderzoek én de operatie.
Er bestaat niet één type lens die het beste geschikt is voor iedereen. Het is in overleg met uw oogarts dat zal gekozen worden welk type van kunstlens voor u de beste oplossing biedt.
Na de operatie
Met de huidige technieken van kleine incisies, phako-emulsifikatie en plooibare implantlenzen is een snelle genezing en verbetering van het zicht te verwachten.
Op het einde van de operatie, wordt zalf in het oog gedaan en een oogverband of een oogschelp wordt aangebracht om het oog te beschermen. Hierdoor zal men de dag van de operatie nog niet veel zien. Het is dan ook verboden om zelf met de wagen naar huis te rijden en men voorziet dan ook best een chauffeur. Een licht krassend gevoel de dag van de operatie is niet ongewoon.
Daags na de operatie zal u opnieuw oogdruppels inbrengen. Deze dienen om het geopereerde oog goed te laten genezen en te beschermen tegen infecties. Deze druppels worden over verloop van enkele weken en op advies van uw oogarts afgebouwd.
De beschermende oogschelp wordt best gedurende de nacht van de eerste week na de operatie gedragen.
Een eerste nacontrole is gepland de eerste dag na de operatie. De volgende controle is meestal gepland ongeveer één maand na de operatie.
In de meeste gevallen en afhankelijk van het type implantlens, zal na de operatie nog een bril moeten worden voorgeschreven. Deze bril wordt bij de laatste controle voorgeschreven wanneer het geopereerde oog voldoende gestabiliseerd is. Indien nodig kan voordien een tijdelijke bril worden aangepast.
Bij toenemende pijn en roodheid van het geopereerde oog of een toenemend wazig zicht, neemt u best zo spoedig mogelijk contact op de spoedgevallendienst van het ZNA Cadix of met de privé praktijk van uw oogarts.
Risico’s van een cataract operatie
Door de steeds betere operatietechnieken zijn complicaties na een cataractoperatie vandaag zeldzaam en ze zijn meestal ook goed te behandelen.
Mogelijke complicaties na een cataractoperatie zijn: infectie, oogdrukstijging en problemen ter hoogte van het netvlies (maculair oedeem, een netvliesscheur of -loslating). Het risico op complicaties is groter bij patiënten die reeds vóór de operatie andere oogproblemen of algemene gezondheidsproblemen hadden.
Bij toenemende pijn en roodheid van het geopereerde oog of een toenemend wazig zicht, neemt u best zo spoedig mogelijk contact op de spoedgevallendienst van het ZNA Cadix of met de privé praktijk van uw oogarts.
Nastaar of secundair cataract
Nastaar of secundair cataract is een vertroebeling van de achterzijde van de kapselzak waarin zich de kunstlens bevindt. Het is het gevolg van achtergebleven cellen die de achterwand van de kapselzak gaan bedekken en kan optreden enkele maanden tot enkele jaren na de operatie. Nastaar is snel, veilig en pijnloos te behandelen door middel van een Yag-laser capsulotomie. Hierbij gaat een laserstraal een opening maken in de achterwand van de kapselzak. Deze behandeling duurt enkele minuten en wordt ambulant op de raadpleging uitgevoerd.
Onze specialisten in cataract
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in cataract.
Dr. Caen Sofie
Dr. Zeyen Philippe
Dr. Heremans Liesbet
Dr. Carbonez Gregory
Dr. Declerck Elise
Dr. Pierrache Laurence
Dr. Al-Saddi Mohammed
Prof. Dr. De Groot Veva
Dr. Nelis Pieter
Myopie management
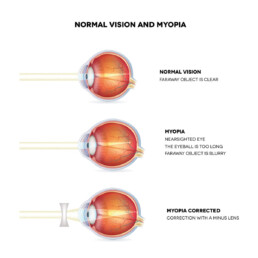
Wat is myopie?
Myopie of bijziendheid is een oogafwijking waarbij je niet goed ziet in de verte. Woorden op het schoolbord of ondertitels op de televisie zijn hierdoor wazig en moeilijk leesbaar. Dichtbij, zoals in een boek of op een telefoon, zie je net heel scherp. Ogen van kinderen met myopie groeien in het algemeen te veel en zijn langer dan die van leeftijdsgenootjes.
We spreken van myopie vanaf een brilsterkte van -0,50 dioptrie. Met hoge myopie bedoelen we dat je brilsterkte -6 dioptrie of meer is, of je oog langer is dan 26 mm (een gemiddeld oog is 24 mm lang).
Waar maken we ons druk over?
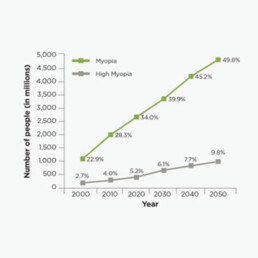
Als je ogen te lang worden, zijn ze erg kwetsbaar. Je maakt meer kans op oogziekten zoals glaucoom, cataract en netvliesproblemen. Hoe langer het oog, hoe hoger de kans op deze oogziekten. Van alle mensen met hoge myopie wordt 1 op 3 slechtziend. Het aantal mensen met myopie stijgt elk jaar. Men verwacht dat in 2050 50% van de wereldbevolking myopie en 10% hoge myopie zal hebben.
Hoe word je myoop?
- Het zit in de familie
Myopie is erfelijk, kinderen met myopie hebben vaak myope ouders. - Onze levensstijl
Meer nabijwerk; hiermee bedoelen we lezen of naar schermen kijken, zoals tablets of telefoons, en minder buiten zijn.
Wat kan je er zelf aan doen?
- Ga naar buiten
Daglicht beschermt het oog tegen bijziendheid doordat het stoffen vrij maakt die de groei van het oog vertragen. We raden aan om elke dag 2 uur buiten te zijn. - Beperk je schermtijd
De WHO raadt schermtijd onder de 2 jaar af. Bij oudere kinderen beperk je het best zoveel mogelijk. Het is belangrijk om beeldschermen op meer dan 30 cm van je ogen te houden en na elke 20 minuten een pauze te nemen.

Hoe wordt progressieve myopie behandeld?
Je kan myopie of bijziendheid corrigeren met een bril of contactlenzen om weer scherp te zien in de verte. Wanneer je oogsterkte heel snel toeneemt, of je sterkte veel hoger is die van leeftijdsgenootjes spreken we over een te snelle groei van je oog of progressieve myopie.
Sinds enkele jaren zijn er verschillende behandelingen mogelijk om de te snelle groei af te remmen en de kans op ernstige oogproblemen in de toekomst te verkleinen. De verschillende behandelingen kunnen ook gecombineerd worden.
- Atropine oogdruppels
- Defocus brillenglazen (DIMS- of HALT-technologie)
- Defocus contactlenzen voor oudere kinderen
Wenst u meer informatie over myopie en de behandeling hiervan, maak dan een afspraak bij ons.
Onze specialisten in myopie management
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in myopie management.
Dr. Pierrache Laurence
Dr. Buys Kathleen
Kinderoogheelkunde
Oogonderzoek bij kinderen
Tijdens het onderzoek bekijken we de oogstand, de oogbewegingen en de samenwerking tussen de ogen. We meten ook de oogsterkte en het zicht. Met behulp van lichtjes en vergrotende lenzen onderzoeken we het hoornvlies, de lens, de oogzenuw en het netvlies.
Het oogonderzoek wordt aangepast aan de leeftijd en het ontwikkelingsniveau van uw kind.


De oogmeting
- Voor kinderen vanaf 2 à 3 jaar testen we het zicht met behulp van figuurtjes (Kay Pictures). Het kan helpen om deze met uw kind thuis op voorhand al te oefenen. Wanneer het benoemen van de figuurtjes moeilijk gaat, mag uw kind ze ook aanduiden op de kaart.
- Voor oudere kinderen gebruiken we cijfers of letters om het zicht te testen.

Oogdruppels
Bij jonge kinderen gebruiken we oogdruppels (Cyclopentolaat en Tropicamide) om de oogsterkte nauwkeurig te meten en te bepalen of uw kind een bril nodig heeft. De druppels moeten 30 minuten inwerken. Ze verwijden de pupil en zorgen ervoor dat het oog tijdelijk niet kan scherpstellen. Hierdoor kan uw kind gevoeliger zijn voor licht en mogelijk enkele uren wazig zien, met name dichtbij. Bij zonnig weer raden we zeker aan om een zonnebril of petje mee te nemen.
Dienst kinderoogheelkunde
Waarvoor kan u bij ons terecht?
- oogmeting en brilvoorschrift
- ooginfecties
- oogproblemen in het kader van een allergie of hooikoorts
- traanwegproblemen
- uitwendige oogproblemen (ptose, dermoidcyste, chalazion, …)
- amblyopie (lui oog)
- strabisme (scheelzien)
- myopie management
- netvliesonderzoek bij prematuren
- screening op oogaandoeningen in het kader van diabetes mellitus, kinderreuma (JIA), neurofibromatose, …
Team
- Kinderoogarts: oogarts gespecialiseerd in oogproblemen bij kinderen
- Orthoptist: paramedicus gespecialiseerd in de ontwikkeling van het zien en de samenwerking tussen de ogen
- Oogarts in opleiding: jonge arts die opgeleid wordt in ons ziekenhuis en onder supervisie van een senior oogarts werkt
Wij werken als team nauw samen om uw kind zo goed mogelijk te onderzoeken op een kindvriendelijke manier.
Op afspraak
Tip om naar de consultatie te komen:
Het oogonderzoek gaat beter wanneer uw kind goed uitgerust is en niet afgeleid wordt. Neem broers of zussen die zelf geen afspraak hebben bij voorkeur niet mee. Plan uw afspraak liefst niet na een vermoeiende schooldag voor kleuters.
Een consultatie kan een uur of langer duren omdat we afhankelijk zijn van oogdruppels die minstens 30 minuten moeten inwerken. Houdt hier rekening mee bij het maken van uw afspraak.
Optimale communicatie leidt tot duidelijke informatie en wederzijds begrip. Neem een tolk mee indien u onvoldoende Nederlands, Frans of Engels kan. U kan ook beroep doen op een intercultureel bemiddelaar of tolk vanuit het ziekenhuis. Geef dit door bij het maken van uw afspraak indien u dit wenst.
Reken ruim de tijd om het ziekenhuis te bereiken en uw kind in te schrijven in het ziekenhuis. Wij plannen voldoende tijd in om uw kind te onderzoeken, indien u te laat komt gaat dit ten koste van deze tijd. De arts kan beslissen uw afspraak te verplaatsen naar een andere dag indien u te laat bent.
Indien u uw afspraak wil verplaatsen of annuleren, geef dit dan tijdig door. Indien u niet binnen 24u annuleert kunnen we een administratieve kost van €20 aanrekenen.
Onze specialisten kinderoogheelkunde
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in kinderoogheelkunde.
Dr. Pierrache Laurence
Dr. Buys Kathleen
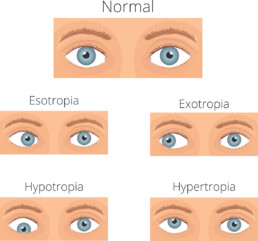
Scheelzien of strabisme
Symptomen van scheelzien of strabisme
De spieren die de ogen bewegen worden aangestuurd door verschillende zenuwen vanuit de hersenen. Scheelzien kan ontstaan door een probleem op elk van deze drie niveaus. Scheelzien kan de hele tijd of af en toe aanwezig zijn, het kan in bepaalde kijkrichtingen toenemen of net afnemen. Ongeveer 3% van de bevolking heeft een vorm van strabisme.
Strabisme bij kinderen
Wanneer de ogen niet op hetzelfde punt gericht zijn, ziet elk oog een ander beeld en ervaart men dubbelzien. Om dit te vermijden zullen de hersenen van jonge kinderen het beeld van één oog negeren (suppressie) en ontstaat een lui oog. Het zicht ontwikkelt minder goed in het luie oog dan in het andere oog. Kinderen met scheelzien hebben een verhoogd risico op het ontwikkelen van een lui oog. Wanneer dit tijdig wordt opgemerkt kunnen we met de juiste behandeling het zicht van het luie oog stimuleren en verbeteren.
Strabismus bij volwassenen
Omdat bij volwassenen het zien met beide ogen reeds ontwikkeld is, kan strabisme dubbelzien veroorzaken. De hersenen kunnen het dubbelbeeld niet meer onderdrukken of negeren.
Orthoptisch onderzoek
Op onze afdeling werken we samen met orthoptisten, dit zijn paramedici die gespecialiseerd zijn in de ontwikkeling van het zien en de samenwerking tussen de ogen. De orthoptist onderzoekt de stand van de ogen, de gezichtsscherpte, de oogbewegingen en de samenwerking tussen de ogen. Op basis van het onderzoek wordt een diagnose gesteld en de behandeling bepaald.

Behandeling van strabisme of scheelzien
Bij sommige vormen van scheelzien is het mogelijk de oogstand volledig of gedeeltelijk te corrigeren door middel van een gewone bril of een prismabril. Mocht het scheelzien met een bril onvoldoende gecorrigeerd kunnen worden, dan kan een scheelziensoperatie een oplossing bieden.
TIP om naar de consultatie te komen:
Heeft u of uw kind last van scheelzien of dubbelzien, geef dit door bij het maken van uw afspraak. Zo kunnen wij uw afspraak bij de oogarts combineren met een orthoptisch onderzoek. Tijdens dit onderzoek wordt het scheelzien uitgebreid in kaart gebracht, om zo tot de beste behandeling te komen.
Onze specialisten in scheelzien of strabisme
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in scheelzien of strabisme.
Dr. Pierrache Laurence
Dr. Buys Kathleen
Glaucoom
Symptomen van glaucoom
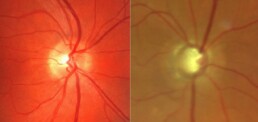
De oogzenuw vormt de verbinding tussen het netvlies en de hersenen en bestaat zenuwvezelbundels of axonen. Het beeld dat op het netvlies komt wordt via een elektrisch signaal doorgestuurd naar de hersenen waar een beeld wordt gevormd. Bij glaucoom wordt de oogzenuw beschadigd door een te hoge oogdruk waarbij zenuwvezels afsterven en zo gezichtsvelduitval ontstaat.
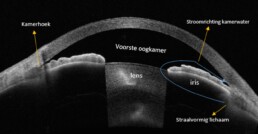
Wat is glaucoom?
In de voorste oogkamer wordt oogvocht aangemaakt in het straalvormig lichaam (corpus ciliare). Via de pupilopening vloeit het kamerwater naar de kamerhoek waar het afvoersysteem (trabekelsysteem) zich bevindt en van daaruit wordt het kamerwater terug opgenomen in het lichaam. Wanneer de weerstand in het afvoersysteem van het kamerwater verstoord wordt, loopt de oogdruk op en gaat de oogzenuw langzaam beschadigd geraken.
Er bestaan verschillende vormen van glaucoom op basis van een verschillend mechanisme. Bij open kamerhoek glaucoom kan het kamerwater wel bij het afvoersysteem komen, maar is de weerstand in het afvoerkanaal zo hoog dat het er niet doorheen kan. Deze vorm van glaucoom komt meest voor. Bij gesloten kamerhoek glaucoom loopt de oogdruk op omdat het kamerwater niet tot aan het afvoersysteem kan geraken, dan kan de oogdruk heel hoog oplopen en dit geeft een plots pijnlijk oog, slecht zicht, roodheid met soms misselijkheid en braken. Daarnaast bestaan er nog andere vormen van glaucoom waarbij pigment of witte vlokjes eiwitten het afvoerkanaal verstoppen.
Wie heeft risico op glaucoom?
Een hoge oogdruk is de grootste risicofactor op het krijgen van glaucoom, maar er bestaat ook een vorm van glaucoom waarbij de oogdruk normaal is. Daarom is het belangrijk om niet alleen de oogdruk te controleren maar ook verder onderzoek te doen om deze vorm van glaucoom tijdig te detecteren.
Wanneer glaucoom in de familie (bij bloedverwanten) voorkomt, is er meer kans om dit ook te krijgen. Met toenemende leeftijd is er meer risico op glaucoom, meestal komt het voor bij personen ouder dan 40 jaar.
Migraine, slaapapnoe, een lage nachtelijke bloeddruk of wit/blauw verkleurde vingers of tenen bij koude (syndroom van Raynaud) zijn een teken van een verminderde bloedcirculatie waardoor de oogzenuw vatbaarder is voor glaucoom.
Hoge verziendheid of bijziendheid, Afrikaans of Aziatisch origine verhogen de kans op het krijgen van glaucoom.
Het gebruik van medicatie zoals cortisone en sommige antidepressiva kunnen glaucoom induceren.
Symptomen
Glaucoom is een sluimerende ziekte waarvan de symptomen pas laat optreden. In een vroeg stadium van de ziekte beseft men vaak niet dat er iets aan de hand is en pas wanneer de onherstelbare gezichtsvelduitval gevorderd is, wordt het opgemerkt. Eerst verdwijnen stukken in het gezichtsveld van de omgeving en uiteindelijk ontstaat kokerzien.
Bij een acuut glaucoom (gesloten kamerhoek) verlopen de symptomen anders: een rood, pijnlijk oog, tranen, wazig zien en soms ook misselijkheid en braken.
Onderzoeken
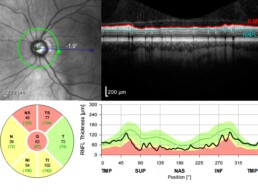
Om het risico in te schatten op glaucoom, om na te gaan of er sprake is van glaucoom of voor de opvolging ervan worden enkele onderzoeken verricht: de dikte van het hoornvlies en de oogdruk worden gemeten, de bouw van het oog wordt nagekeken en het aspect van de kamerhoek en de oogzenuw wordt beoordeeld.

Behandeling van glaucoom
Glaucoom is niet te genezen, wel kan men de achteruitgang van de ziekte met succes behandelen.
Oogdruppels
Oogdruppels vormen meestal de eerste stap van de behandeling. Er bestaan verschillende klassen van glaucoommedicatie, deze moeten dagelijks gedruppeld worden. Het is belangrijk om -indien mogelijk- druppels zonder bewaarmiddel te gebruiken, dat wordt beter verdragen door het oog. Er zijn een aantal bijwerkingen van de medicatie en afhankelijk van uw algemene gezondheid (longziekten, hartritmestoornissen, lage bloeddruk,…) zal de oogarts voor u de gepaste glaucoomdruppels voorschijven en instructies geven.
Bij oudere mensen bij wie het druppelen moeizamer gaat door vb. artrose van de vingers, kan u bij uw apotheker een druppelhulpstuk vragen. Voor een dagelijkse herinnering aan het druppelmoment, kan u de Glaucoom Druppelhulp-app gebruiken.
Laserbehandelingen
Bij een open kamerhoek kan een selectieve lasertrabeculoplastiek uitgevoerd worden. Hierbij wordt het afvoersysteem (trabekelsysteem) meer doorgankelijk gemaakt door laserlicht zonder schade aan te richten. Deze behandeling kan zowel als eerste behandeling van een te hoge oogdruk (om glaucoomdruppels te vermijden) of als aanvulling op de glaucoommedicatie worden toegepast.
Bij een nauwe kamerhoek waarbij te weinig ruimte is om kamerwater te kunnen afvoeren kan een iridotomie (kleine opening in de iris) worden gemaakt, soms is een aanvullende iridoplastie (vlakker maken van de iris om de ruimte in de kamerhoek te vergroten) aangewezen.
In gevorderde stadia van glaucoom kan een cyclodiodelaser of cyclocryobehandeling nodig zijn.
Na een laserbehandeling kan u zelf niet autorijden.
Chirurgie
Wanneer de oogdruk ondanks de glaucoomdruppels te hoog blijft of wanneer glaucoomdruppels niet verdragen worden, kan een operatie verdere schade voorkomen. De bedoeling is niet om beter te zien, maar om achteruitgang van het gezichtsveld tegen te gaan. Wanneer u cataract of staar heeft, kan de cataractoperatie gecombineerd worden met het plaatsen van een stent of shunt om de oogdruk te verlagen en zo minder glaucoomdruppels te hoeven gebruiken.
- Microinvasieve chirurgie (MIGS) is een verzamelnaam voor nieuwere chirurgische technieken die de laatste jaren worden toegepast. Deze zijn minder ingrijpend dan de eerdere glaucoomchirurgie en kan al dan niet in combinatie met een cataractoperatie worden uitgevoerd: iStent inject W®, Xen® Gel Stent en Preserflo® MicroShunt.
- Trabeculectomie of het maken van een luikje in het oogwit (sclera) dat met losse hechtingen wordt gefixeerd. Nadien kan de oogdruk nog bijgestuurd worden door een hechting door te nemen met een laser.
- Een drainerend siliconen implantaat dat tussen de oogspieren wordt geplaatst met een tube naar de voorste oogkamer (Paul® implantaat): deze techniek wordt vooral gebruikt wanneer er een oogontsteking (uveïtis) of eerdere netvlieschirurgie heeft plaatsgevonden.
Bovenstaande behandelingen vinden plaats in Cadix en kunnen onder plaatselijke of algehele verdoving gebeuren. Na een gesprek met de oogarts ontvangt u een formulier met postoperatieve adviezen en een druppelschema.
Onze specialisten in glaucoom
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in glaucoom.
Dr. Declerck Elise
Prof. Dr. De Groot Veva
Dr. Nelis Pieter
Uveïtis
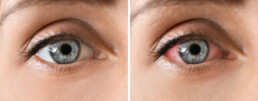
Symptomen van uveïtis
Uveitis kan verschillende soorten klachten geven afhankelijk van waar de ontsteking zich in het oog bevindt. De meest voorkomende klachten zijn:
- Rood pijnlijk oog
- Lichtschuwheid
- Wazig zien
- Vlekken zien
Oorzaak
Uveïtis kan ontstaan door een infectie (besmetting met een virus, bacterie, schimmel of parasiet) of het gevolg zijn van een ontsteking vanuit uw lichaam zelf (een auto-immuunziekte). De ontsteking kan enkel in het oog aanwezig zijn of gepaard gaan met ontstekingen of infecties elders in het lichaam.
Onderzoek en diagnose
Om de oorzaak van uveitis te achterhalen worden een aantal onderzoeken verricht. Afhankelijk van van het type uveïtis worden er bepaalde onderzoeken aangevraagd o.a. contrastfoto’s van het netvlies(fluoangiografie /indocyaninegroen angiografie), bloedonderzoek, urineonderzoek, voorste oogkamerpunctie, beeldvorming ( RX of CT-scan van de longen).

Behandeling van uveïtis
De behandeling van uveïtis is afhankelijk van de lokalisatie in het oog en van de oorzaak van de ontsteking. Het doel van de behandeling is om blijvende schade aan het oog te voorkomen. Indien de uveïtis zich enkel tot het oog beperkt, wordt in de meeste gevallen lokale behandeling met oogdruppels of injecties gestart. Bij infecties, ernstige ontstekingen of wanneer de uveïtis gepaard gaat met ontstekingen elders in het lichaam zal er medicatie worden opgestart. We werken hiervoor nauw samen met andere medische specialisten (reumatoloog, longarts, internist).
Onze specialisten in uveïtis
Maak een afspraak bij één van de Cadix oogartsen gespecialiseerd in uveïtis.